Dziś dzielę się z Wami medycznym przypadkiem pewnej pacjentki. Chciałabym pokazać Wam, jak embriolog jest w stanie dostosować i zindywidualizować leczenie, korzystając z dostępnych mu narzędzi. Uprzedzam, że tekst może być dość skomplikowany i mimo, że starałam się przedstawić wszystko w jak najprostszy sposób, nie da się pominąć pewnych trudnych, biologicznych terminów. Jeśli chcielibyście zerknąć za kulisy pracy laboratoryjnej, zapraszam 😉
Kiedy oglądacie filmiki pokazujące zapłodnienie pozaustrojowe metodą ICSI (docytoplazmatyczne wstrzyknięcie plemnika), zwykle widzicie taki obrazek: z lewej strony igła podtrzymująca i unieruchamiająca komórkę (tzw. holding), pośrodku komórka, z prawej już zbliża się igła iniekcyjna z plemnikiem… za chwilę coś się tu wydarzy… 😉

Na godzinie 12 znajduje się zwykle ciałko kierunkowe, czyli inaczej polocyt – niewielka komórka powstała po niesymetrycznym podziale komórki jajowej. Ciałko kierunkowe zawiera głównie zbędny materiał genetyczny i nie odgrywa żadnej roli w rozwoju zarodka. Wyobraź sobie, że gotujesz obiad i połowę nakładasz swojemu partnerowi – przecież sama całego nie zjesz 😊

Po co rozmawiamy o ciałku kierunkowym, skoro wspomniałam, że nie pełni żadnej istotnej roli? Otóż ważniejsze niż ciałko kierunkowe, jest wrzeciono podziałowe. Wrzeciono to struktura umożliwiająca podział materiału genetycznego – równo po połowie między oocyt i ciałko kierunkowe. Wrzeciono najczęściej znajduje się w pobliżu ciałka kierunkowego, jak na zdjęciu poniżej. Nawiązując do porównania z obiadem – zapewne jadacie go razem, przy jednym stole.

Wrzeciono jest bardzo istotną strukturą, bo na końcach jego „niteczek” znajdują się chromosomy, czyli materiał genetyczny – „serce” komórki. Wykonując zapłodnienie ICSI, czyli wstrzykując plemnik do komórki jajowej, embriolog nie powinien uszkodzić wrzeciona. Dlatego na filmikach, które być może widzieliście w Internecie, ciałko kierunkowe znajduje się na godzinie 12 lub 6. Dzięki temu, wprowadzona w środkowej części komórki igła iniekcyjna z plemnikiem, znajduje się w bezpiecznej odległości od wrzeciona.
Ciałko kierunkowe nawiguje embriologa i wskazuje, gdzie powinno znajdować się wrzeciono. Powiecie – po co zwracać uwagę na ciałko kierunkowe, skoro, jak na powyższym zdjęciu, można uwidocznić wrzeciono za pomocą specjalnego programu Oosight? W programie, w świetle spolaryzowanym, wnętrze komórki jest ciemne, a wrzeciono podziałowe i osłonka przejrzysta „świecą”. Jednak nie każda klinika jest wyposażona w taki program. A nawet jeśli, to często nie jest on wykorzystywany w takim stopniu, jak powinien.
Tymczasem program Oosight jest moim zdaniem najlepszym narzędziem, jakim dysponuje embriolog w momencie zapłodnienia. Dzięki ocenie jakości wrzeciona podziałowego, możemy wybrać najlepsze komórki do zabiegu (o tym będę jeszcze wspominać w kolejnym wpisie). Możemy też ustawić odpowiednio „niesforne” wrzeciono, które przewędrowało spod ciałka kierunkowego w inną część oocytu. Mając w ręku taką metodę, embriolog jest jakby wyposażony w noktowizor. Nie musi domyślać się lokalizacji wrzeciona. W praktyce laboratoryjnej, zauważamy, że zjawisko przemieszczenia się wrzeciona w inne miejsce oocytu nie jest tak mało powszechne, jak się zakłada. Także ciałko kierunkowe może ulec fragmentacji i „przewędrować” pod osłonką w inne miejsce. Zdarza się przecież, że jesz obiad w salonie, bo akurat trwa Twój ulubiony serial 😉
Spójrzcie tutaj: prawdziwe wyzwanie dla embriologa to wrzeciono podziałowe w centralnej części komórki jajowej!!! Zdarza się rzadko, ale się zdarza. U mojej pacjentki, 2 spośród 11 komórek miały właśnie takie położenie wrzeciona.

Gdybym standardowo umieściła na godzinie 12 ciałko kierunkowe licząc na to, że wrzeciono znajduje się tuż pod nim, igła iniekcyjna (na żółto) mogłaby trafić idealnie w samo wrzeciono:

Dzięki wizualizacji wrzeciona, ustawiłam je jak najbardziej „na północ”. Jak widzicie na zdjęciu, ciałko kierunkowe oznaczone niebieską gwiazdką, znajduje się na godzinie 8 (czyli zupełnie nie tak, jak zwykle), ale to nie ono jest tutaj ważne. Trzeba wykonać zaplemnienie tak, aby nie uszkodzić świecącego punkciku na środku.
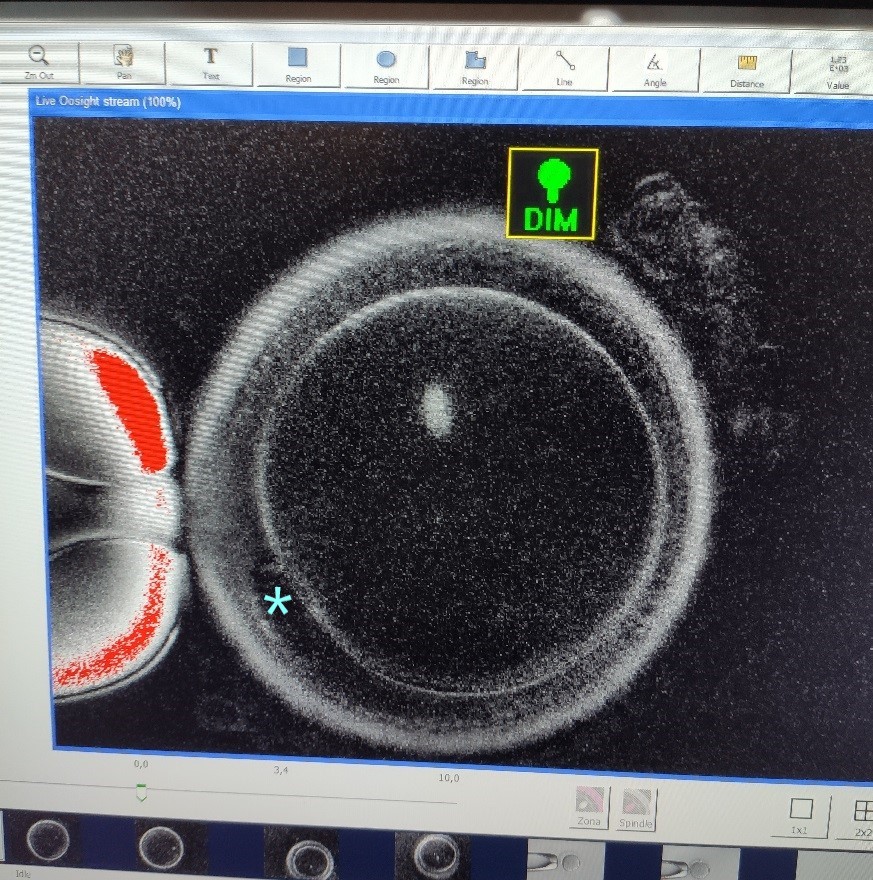
Wielki finał: plemnik został wprowadzony do komórki. Wrzeciono było tuż-tuż, ale pozostało nienaruszone i bezpieczne.

Dzięki wizualizacji wrzeciona podziałowego, embriolog traktuje każdą komórkę indywidualnie – ocenia jej jakość, szanse na dalszy rozwój, a przede wszystkim wprowadza plemnik w możliwie najbezpieczniejszy sposób. Ja stosuję tę metodę u wszystkich pacjentek jako standard. Polecam Wam, abyście sprawdzili, czy w Waszej klinice wykonuje się ocenę wrzeciona podziałowego przed zapłodnieniem. Nawet, jeśli jest to dodatkowo płatne – polecam gorąco. Jest to proste, szybkie i całkowicie bezpieczne narzędzie, jakim dysponuje embriolog.
Jeśli historia w obrazkach Was zainteresowała, na moim Instagramowym profilu #instaembriolog wrzucam dla Was filmik z całej procedury.

